Bildnachweis: everythingpossible – stock.adobe.com, https://ec.europa.eu/commission/presscorner/detail/de/fs_22_2713.
Zahlreiche Projekte der und für die Life-Sciences-Industrie unterstützen bereits die Gestaltung einer digitalen Zukunft, die wirtschaftliche Dynamik und Innovation fördert und gleichzeitig auf den Werten der EU basiert: Gerechtigkeit, Solidarität, Nichtdiskriminierung, Pluralismus, Toleranz und Gleichheit.[1] Der Grund dafür: In einer zunehmend vernetzten und technologisierten Welt strebt die EU nach Unabhängigkeit und Souveränität. Die Abgrenzung gegenüber den mächtigen digitalen Akteuren China und USA steht dabei im Fokus. Die verschiedenen Projekte werden von Gesetzesvorhaben flankiert, die zusammen sicherstellen sollen, dass Europa nicht nur wirtschaftlich, sondern auch ethisch und kulturell seinen eigenen Weg geht. Insbesondere die digitale Souveränität, der Schutz der Privatsphäre und ethische Standards (vor allem im Bereich der künstlichen Intelligenz) sind Schlüsselelemente.
Die Balance von Gesellschaft und Individuum halten
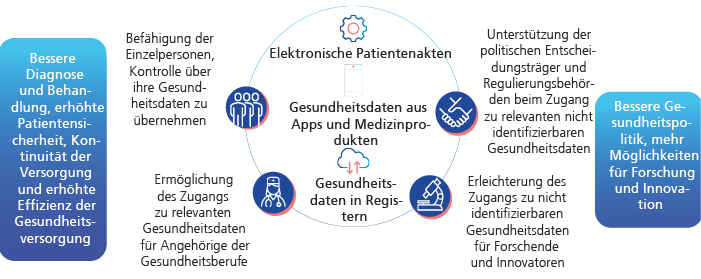
In der Datenstrategie der EU wird demzufolge ein „single market for data“ im Interesse des Einzelnen und der Gemeinschaft definiert. Darauf aufbauend, speziell für den Gesundheitssektor, steht der Europäische Gesundheitsdatenraum (EHDS) im Zentrum der Vision, eine integrierte europäische Gesundheitsunion voranzutreiben. Der EHDS soll dabei den sicheren Austausch von Gesundheitsdaten fördern und nationale Gesundheitssysteme verknüpfen. So soll ein europaweites Ökosystem für Gesundheitsdaten für Versorgung und Forschung entstehen. Ein wesentlicher Unterschied bei der Nutzung der Daten im EHDS liegt dabei im Nutzungszweck der Gesundheitsdaten:
- Die Primärnutzung bezieht sich auf den direkten Einsatz von Informationen zur Patientenversorgung und medizinischen Behandlungen. In diesem Kontext wird der EHDS als Instrument zur Verbesserung der Gesundheitsversorgung und zur Steigerung der Effizienz des Gesundheitssystems betrachtet – durch eine nahtlose, grenzüberschreitende Verfügbarkeit von Patienteninformationen. Dies soll nicht nur die Genauigkeit der Diagnosen verbessern, sondern auch die Geschwindigkeit, mit der angemessene Behandlungen eingeleitet werden können.
- Die Sekundärnutzung konzentriert sich auf die Verwendung von Gesundheitsdaten zu Forschungszwecken und zur Förderung von Innovationen im Gesundheitswesen. Die Leistungsfähigkeit von Forschung und Entwicklung (F&E) steigt mit der Größe und Qualität des verfügbaren Datenbestands. Durch die Schaffung eines europaweiten digitalen Ökosystems, das eine sichere und ethische Sekundärnutzung von Gesundheitsdaten ermöglicht, könnte Europa in der medizinischen Forschung und Entwicklung einen bedeutenden Schritt vorankommen.
Zwischen Opt-in und Opt-out
Gerade bei der Sekundärnutzung der Daten zeigt sich, wie herausfordernd es ist, eine optimale Balance zwischen individuellen Datenschutzansprüchen und der Verfügbarkeit relevanter Daten für den medizinischen Fortschritt zu finden. Vertrauen ist einer der Schlüsselfaktoren für die Bereitstellung von sensiblen Gesundheitsdaten; Unklarheit über den Umgang mit diesen führt meist zu einer reflexartigen Verweigerung. Die Herstellung dieses Gleichgewichts erfordert daher eine präzise Ausgestaltung von Mechanismen, um die Zustimmung zur Datenfreigabe in der Breite der Bevölkerung zu ermöglichen: Denn nur möglichst umfassende und repräsentative Daten, die den gesamten Bevölkerungsdurchschnitt widerspiegeln, sind gute Daten für Forschung und Entwicklung.

EHDS-Widerspruch – die Suche nach Harmonie
Im ersten Entwurf der EHDS-Verordnung war zunächst keine Widerspruchsmöglichkeit für Individuen über die Nutzung ihrer Daten für F&E vorgesehen. Damit wären alle Daten verfügbar – jedoch nur in anonymisierter oder pseudonymisierter Form und nach Prüfung durch einen „Health Data Access Body“ (HDAB) dahin gehend, ob die Datenfreigabe für den angefragten Forschungszweck gerechtfertigt ist. Allerdings war schnell ersichtlich, dass diese Regelung keinen Bestand haben konnte, und das Pendel schlug zunächst komplett in die andere Richtung aus: Daten sollten erst dann für die Sekundärnutzung verfügbar sein, wenn sie durch das Individuum explizit für Forschungszwecke freigegeben wurden. Dies hätte allerdings bedeutet, dass nur ein sehr limitierter und lückenhafter „Flickenteppich“ an Daten verfügbar wäre, da eine repräsentative Abdeckung der Bevölkerung durch ein explizites Opt-in nicht gewährleistet wird. Ein einheitlicher Opt-out-Mechanismus auf EU-Ebene wäre die politisch am besten durchsetzbare Lösung. Um EU-weite Harmonie zu gewährleisten, sollte auf nationale Öffnungsklauseln verzichtet werden. Zusätzlich sind eine transparente Implementierung und umfassende Information für Bürgerinnen und Bürger ebenso entscheidend.
Datenoffenheit bedarf der Klärung
Neben den Daten, die aus der Primärnutzung durch Individuen entstehen, werden auch für Institutionen und Unternehmen Offenlegungspflichten über ihre Datenbestände definiert. Unter bestimmten Voraussetzungen sind Unternehmen dann auch verpflichtet, ihre Datenbestände für einen Metadatenkatalog zu melden. Hier ist eine klare Regelung zum Umgang mit Geschäftsgeheimnissen und geistigem Eigentum von essenzieller Bedeutung, da sie andernfalls dem Ziel einer breiten Verfügbarkeit von Daten für Forschungsprojekte entgegenstehen. Angeforderte Daten für Forschungsprojekte werden nur nach Prüfung durch einen Health Data Access Body zur Verfügung gestellt. Dennoch braucht es an dieser Stelle weitere Klärung, z.B. die Einführung eines Rechts auf geistiges Eigentum an Einzeldatensätzen, um die Rechte der Dateninhaber zu schützen, klar definierte Datenkategorien, angemessene Schutzfristen und eine klare Rolle für Health Data Access Bodies. Es braucht hier noch klare Definitionen, um sicherzustellen, dass der Zugang zu Daten zu erleichtert wird.
Zusammenspiel hakt noch
Eine harmonisierte Gesetzgebung auf europäischer und nationaler Ebene ist entscheidend, um einheitliche Regelungen für den Zugang zu und die Nutzung von Gesundheitsdaten zu schaffen. Die Integration des EHDS mit bestehenden Rechtsrahmen wie dem Gesundheitsdatennutzungsgesetz, dem Medizinforschungsgesetz und einem angekündigten Forschungsdatengesetz stellt eine komplexe Herausforderung dar. Im aktuellen Entwurf des Medizinforschungsgesetzes beispielsweise sucht man Hinweise auf das Zusammenspiel mit dem EHDS vergeblich. Hier ist es wichtig, dass die Voraussetzungen für eine notwendige Dateninfrastruktur für den Versorgungs- wie auch für den Forschungssektor definiert werden.
Man harrt der Dinge
Insgesamt ist der EHDS ein entscheidender Schritt in Richtung einer umfassenden [1]und effizienten Gesundheitsstruktur in Europa. Noch befinden sich die Verhandlungsteams in einem dynamischen Prozess der Entscheidungsfindung und arbeiten mit Hochdruck daran, das ambitionierte Projekt in der aktuellen Amtszeit zu finalisieren. Gegenstand intensiver Diskussionen sind aktuell immer noch strittige Themen wie die zeitliche Dimension der Implementierung in den Mitgliedstaaten und das präzise Anwendungsspektrum. Die Festlegung einer einheitlichen Umsetzung in den Mitgliedstaaten wird einen entscheidenden Einfluss auf den langfristigen Nutzen eines Europäischen Gesundheitsdatenraums haben. Ursprünglich hatte der Gesetzgeber eine Implementierungsfrist bis zum Jahr 2025 vorgesehen – angesichts des aktuellen Verhandlungsstands ist es jedoch unwahrscheinlich, dass eine Umsetzung vor 2028 erfolgt.
Autor/Autorin

Tom Mühlmann
Tom Mühlmannist Digital-Culture-Experte aus Überzeugung und bringt umfangreiche Praxiserfahrung aus großen Konzernen wie Microsoft, aber auch aus seinen Aktivitäten im Start-up-Umfeld mit. Seit 2019 unterstützt er Pharmaunternehmen bei der digitalen Transformation als Geschäftsfeldleiter „Digitale Transformation“ und Mitglied der Geschäftsleitung beimBundesverband der Pharmazeutischen Industrie.


