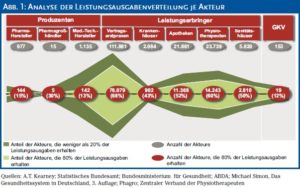
Das deutsche Gesundheitssystem hat noch einige Effizienzreserven – und ist darauf angewiesen, diese zu realisieren. A.T. Kearney hat festgestellt, dass 23% der Kosten allein durch die hohe Komplexität innerhalb des Systems verursacht werden. Von jedem Euro Beitragszahlung können höchstens 77 Cent für direkt am Patienten wertschöpfende Tätigkeiten ausgegeben werden. Aus der Komplexitätsanalyse in Abb. 1 leiten sich einige Fragen und Ansatzpunkte ab.
Das deutsche Gesundheitssystem hat noch einige Effizienzreserven – und ist darauf angewiesen, diese zu realisieren. A.T. Kearney hat festgestellt, dass 23% der Kosten allein durch die hohe Komplexität innerhalb des Systems verursacht werden. Von jedem Euro Beitragszahlung können höchstens 77 Cent für direkt am Patienten wertschöpfende Tätigkeiten ausgegeben werden. Aus der Komplexitätsanalyse in Abb. 1 leiten sich einige Fragen und Ansatzpunkte ab.
Angesichts der steigenden Staatsverschuldung ist es wichtig, die vorhandenen Optimierungspotenziale zu erschließen. Dies ist umso dringender, da durch den demografischen Wandel die Nachfrage nach Gesundheitsprodukten und -dienstleistungen zunehmen wird. Gleichzeitig steigt durch den medizinisch-technischen Fortschritt das Angebot. Solange die Komplexitätstreiber jedoch nicht adressiert werden, wird der Druck auf die Preise der Medizintechnik- und Pharmaindustrie sowie auf die Leistungserbringer wie Ärzte oder Krankenhäuser immer stärker.
Wege aus dem Dilemma
Zu unterscheiden sind kurz-, mittel- und langfristige Strategien, um sich auf diese Veränderungen einzustellen. Kurzfristig stehen Kostensenkungen im Vorder
grund: Firmen passen die Größe ihrer Vertriebsorganisationen an die schrumpfenden Umsätze an, um die Profitabilität zu erhal
ten. Insbesondere in den Vertriebs- und Marketinggesellschaften der Pharmaunternehmen lässt sich dieser Trend beobachten. Während die Pharmaindustrie große Konsolidierungswellen schon hinter sich hat, folgen nun die Leistungserbringer: Die Zahl der Krankenhäuser nimmt seit Jahren ab und der Anteil der Krankenhäuser in privater Trägerschaft ist inzwischen auf ein Drittel aller Krankenhäuser gestiegen. Dieser Trend ist auch bei der ambulanten medizinischen Versorgung zu beobachten: So gibt es i
nzwischen über 400 Ärztenetzwerke in Deutschland. In der Medizintechnikindustrie erwarten wir aufgrund der Heterogenität und der Spezialisierung eine etwas schwächere Konsolidierung.
Langfristig wird jedoch die Entwicklung von Lösungen entscheidend sein, die die Komplexität und die Kosten nachhaltig reduzieren. Beispiele sind ambulante oder minimal-invasive Eingriffe, Medikamente für Krankheiten mit hoher Kostenlast oder neue Technologien, die eine erheblich bessere und zielgenauere Leistungserbringung ermöglichen. Ein Beispiel dafür sind Anwendungen von mobiler Telekommunikation und Datenübertragung in der Gesundheit, sog. Mobile Health.
Was kann Mobile Health leisten? 
A.T. Kearney sieht im Wesentlichen drei Wertversprechen:
- Mobile Health kann die Patientenversorgung einfacher, gezielter und sicherer machen: Von App-gestützten Präventionsprogrammen, die die Krankheitslast der Bevölkerung reduzieren, über die Möglichkeit von Ärzten, in allen ambulanten und stationären Behandlungssituationen jederzeit alle relevanten Daten des Patienten abrufen zu können, bis hin zur Fernbetreuung chronischer Patienten (Abbildung 2).
- Es kann eine bessere Koordination der etwa 55 Mio. Einzelschnittstellen im deutschen Gesundheitssystem ermöglichen: Mobile-Health-Lösungen können dafür sorgen, dass sämtliche Daten dort zur Verfügung stehen, wo sie gebraucht werden – z.B. bei der Auswahl der richtigen Behandlung oder bei der Übermittlung von Diagnosen aus der Arztpraxis in die Pflege, aber auch bei der Abrechnung von Gesundheitsdienstleistungen.
- Es kann die Innovationsdynamik des Systems beschleunigen: Dieses ist lange Innovationszyklen gewohnt – in der Pharmaindustrie vergehen von der Idee bis zur Zulassung eines neuen Medikaments bis zu zwei Jahrzehnte. In diesem Zeitraum fand fast die gesamte Entwicklung der Mobiltechnologie von den ersten massentauglichen Telefonen bis zum Tablet-PC statt. Ein wachsender Mobile-Health-Markt wird Innovatoren anlocken, die ganz neue Lösungen entwickeln können.
Warum aber lässt der Durchbruch in Deutschland noch auf sich warten? A.T. Kearney hat drei wesentliche Barrieren identifiziert:
- Mobile Health trifft auf einen komplexen Markt, in dem die Anreizsysteme innerhalb der einzelnen „Silos“ wenig innovationsfreundlich sind.
- Mobile Health ist unklaren regulatorischen Rahmenbedingungen unterworfen. Fragen der Produktzulassung von Device-Software-Kombinationen und des Datenschutzes sind noch nicht hinreichend geklärt.
- Es fehlen Standards, nach denen Mobile-Health-Wirksamkeitsnachweise bewertet werden können.
Erfolgsfaktor Allianzen
Wie sollten sich die Unternehmen positionieren, um von einem möglichen Wachstumsmarkt zu profitieren? Wer kann gewinnen?
Aktuell hat keiner der Akteure alle Kompetenzen, um Erfolg versprechende Lösungen aus einer Hand anzubieten. Die Telekommunikations- und IT-Industrie ist als Einzige in der Lage, Software-Hardware-Kombinationslösungen zu entwickeln und flächendeckend auszurollen, jedoch fehlt ihr der Zugang zum und das Verständnis der Akteure im Gesundheitsmarkt. Die Pharmaindustrie, die beides hat und darüber hinaus Erfahrung in der Organisation medizinischer Wirksamkeitsnachweise, müsste die Technologie komplett über Partner entwickeln – und ist darin wiederum unerfahren. Die Medizintechnikindustrie verfügt über technologische und medizinische Kompetenz, die Akteure sind aber – von wenigen Ausnahmen abgesehen – stark spezialisiert. Innerhalb der jeweiligen Segmente – etwa Dialyse oder Prothetik – können diese Firmen Mobile-Health-Lösungen entwickeln. Die anderen Branchen werden auf Allianzen angewiesen sein.